Работа в сфере здравоохранения никогда не была лёгкой, но в 2025 году она ощущается тяжелее, чем когда-либо. Клиники и больницы работают на пределе возможностей. Кадровый дефицит повсюду — пациентам требуется больше внимания, всё больше медсестёр и врачей сталкиваются с профессиональным выгоранием или уходят на пенсию, а потребность в медицинской помощи растёт быстрее, чем система успевает за этим спросом.
- 28% клиницистов говорят, что у них недостаточно времени, чтобы оказывать качественную помощь.
- 69% принимают больше пациентов, чем два года назад.
- Почти половина признаёт, что усталость ухудшает качество их работы.
И к этому добавляется бесконечная бумажная волокита. Любой, кто работал в больнице, знает, как это выглядит: почти столько же времени уходит на набор текста, сколько на лечение. В среднем медицинские специалисты тратят 13,5 часа в неделю на документацию — то есть треть рабочего времени. У медсестёр эта цифра достигает 16,5 часа, у врачей — около 15. И значительная часть этого объёма выполняется уже после смены. Ещё 3,2 часа в неделю уходят на работу дома, зачастую поздно вечером, после и без того изматывающего дня. Во время приёма пациентов время делится между самим пациентом и электронной медицинской картой.
Неудивительно, что профессиональное выгорание так широко распространено. К 2024 году 43,2% врачей в США сообщили, что чувствуют выгорание. Неудивительно, что в какой-то момент многие начинают ощущать себя скорее архивариусами, чем врачами.
И вот здесь ИИ начинает показывать настоящий потенциал — не как модный термин, а как спасательный круг. Инструменты на базе ИИ способны автоматизировать значительную часть документирования — от структурирования заметок до выявления ошибок и выделения важных закономерностей. ИИ возвращает клиницистам самое ценное — время, чтобы заниматься тем, ради чего они пришли в медицину: заботой о людях.
Ключевые статистические данные об ИИ в здравоохранении, которые важно знать
ИИ уже давно перестал быть далёкой идеей — он прямо сейчас меняет работу системы здравоохранения, от отделений неотложной помощи до аптечных сетей. И цифры говорят сами за себя: волна внедрения стремительно нарастает.
- 85% руководителей в сфере здравоохранения — от страховых компаний до медучреждений и технологических провайдеров — заявляют, что уже используют генеративный ИИ или активно внедряют его. Это уже не пилотные проекты, а полноценное применение, которое меняет рабочую реальность медицинского персонала каждый день.
- На практическом уровне в 80% больниц США ИИ уже используется для улучшения качества помощи и оптимизации рабочих процессов. Это включает ускоренную сортировку пациентов, более чёткое планирование выписки и другие области, где каждая потерянная минута превращается в стресс для персонала и риск для пациента.
- Деловая сторона отрасли не отстаёт. Рынок ИИ в здравоохранении достиг 32,34 миллиарда долларов в 2024 году и, по прогнозам, вырастет до 431 миллиарда долларов к 2032 году. Другими словами: бюджеты меняются, инвестиции растут, и инструменты, которые окажутся в руках специалистов в ближайшие годы, будут совершенно не похожи на те, к которым вы привыкли.
- 43% руководителей учреждений здравоохранения уже используют ИИ для внутрибольничного мониторинга пациентов. Речь о панелях мониторинга в реанимации, дистанционной телеметрии и предиктивных оповещениях — инструментах, которые помогают персоналу предотвратить кризис, а не реагировать на него постфактум.
Сами пациенты относятся к ИИ неоднозначно. 80% молодых взрослых (18–34 года) готовы принять ИИ в процессе лечения, но менее 60% людей старше 55 лет ему доверяют. Для медработников это означает, что каждый контакт с участием ИИ становится тонким балансом между эффективностью и построением доверия с пациентом, который может быть не готов делегировать часть решений машине.
Внутри организаций внедрение ускоряется:
- 94% провайдеров считают ИИ “ключевым” для операционной деятельности.
- 86% сообщают о масштабном применении в расписании, аптечных процессах и онкологии.
- 41% используют ИИ в частичном ведении пациентских диалогов. Это огромный культурный сдвиг в том, как оказывается медицинская помощь.
И всё же, несмотря на стремительный рост, здравоохранение по уровню внедрения ИИ по-прежнему отстаёт от других отраслей. Всемирный экономический форум называет его “ниже среднего” по уровню использования ИИ. Почему так? Потому что медицина несёт груз особой ответственности — этика, конфиденциальность, риск для жизни. Внедрение ИИ в здравоохранение — это не просто про повышение эффективности, это про тонкую настройку между инновациями и ответственностью. И именно здесь рождается напряжение, но и огромный потенциал.
Ключевые статистические данные об ИИ в здравоохранении, которые вам нужно знать
ИИ уже давно перестал быть чем-то далёким — он активно меняет работу всей системы здравоохранения, от отделений неотложной помощи до аптек. И цифры ясно показывают: волна внедрения стремительно нарастает.
- 85% руководителей в сфере здравоохранения — от страховых компаний и медицинских систем до технологических провайдеров — заявляют, что уже начали использовать генеративный ИИ или активно внедряют его. Речь идёт уже не о пилотах, а о реальном повседневном применении, которое меняет то, с чем сталкиваются сотрудники на передовой каждый день.
- На местах 80% больниц в США уже используют ИИ, чтобы улучшить качество ухода и оптимизировать рабочие процессы. Это всё — от ускоренного триажа до более чёткого планирования выписки, то есть тех зон, где каждая потерянная минута превращается в стресс для персонала и риск для пациентов.
- Бизнес-сектор также стремительно догоняет. Рынок ИИ для здравоохранения достиг 32,34 млрд долларов в 2024 году и, по прогнозам, вырастет до 431 млрд долларов к 2032 году. Переводя на простой язык: бюджеты перераспределяются, инвестиции растут, и инструменты, которые вы будете использовать через несколько лет, будут радикально отличаться от тех, к которым вы привыкли.
- 43% руководителей здравоохранения говорят, что уже применяют ИИ для мониторинга пациентов в стационаре. Это панели мониторинга в реанимации, удалённая телеметрия, предиктивные оповещения — инструменты, которые позволяют предотвратить кризис, а не реагировать на него постфактум.
Что касается пациентов, мнения расходятся. 80% молодых взрослых (18–34 года) готовы доверить ИИ часть медицинского обслуживания, тогда как среди людей старше 55 лет таких менее 60%. Для медицинских работников это означает необходимость балансировать между эффективностью и доверием — особенно в ситуациях, когда пациенты пока не готовы позволить технологии вмешиваться в их здоровье.
Внутри организаций внедрение ускоряется:
- 94% медучреждений считают ИИ «ключевым» для своей операционной деятельности.
- 86% сообщают о широком использовании ИИ в планировании расписаний, аптечных процессах и онкологии.
- 41% передают ИИ часть коммуникаций с пациентами. Это огромный культурный сдвиг в том, как оказывается медицинская помощь.
И всё же, несмотря на такой рост, здравоохранение по-прежнему отстаёт от других отраслей по уровню внедрения ИИ. Всемирный экономический форум называет его «ниже среднего». Почему? Потому что медицина несёт ответственность, которой нет почти ни в одной другой сфере: этические риски, конфиденциальность данных, возможные последствия для жизни и здоровья. Внедрение ИИ в здравоохранении — это не только про эффективность, но и про способность найти тонкий баланс между инновациями и ответственностью. Именно в этой точке и рождается напряжение — и огромные возможности.

Вовлечённость пациентов в эпоху ИИ
Привлечь внимание пациента сегодня — всё равно что бороться за дефицитный ресурс. Никто не хочет тратить часы в очереди или повторять одну и ту же медицинскую историю десять раз. Люди требуют ухода, который будет быстрым, персональным и удобным — и они выбирают тех провайдеров, кто это обеспечивает.
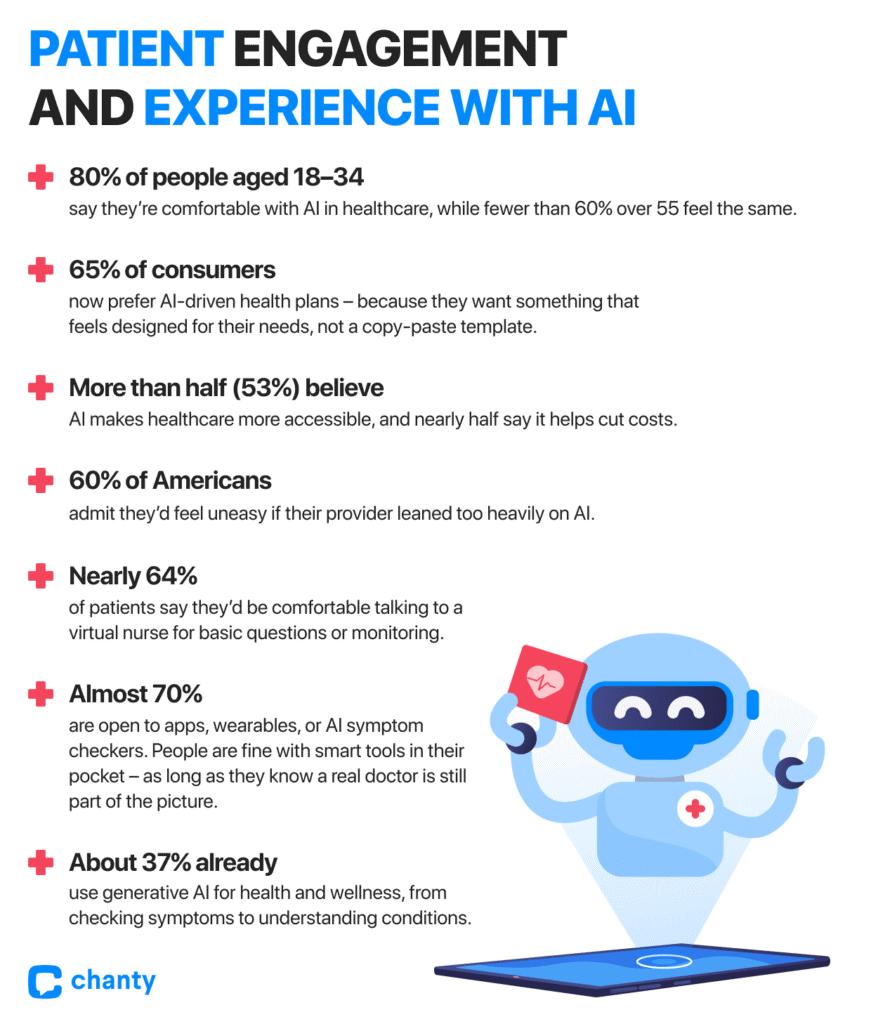
- Каждый четвёртый американец теперь говорит, что не станет выбирать провайдера, который отказывается использовать ИИ. Это уже не просто предпочтение — это принципиальный вопрос.
- 65% потребителей предпочитают программы здравоохранения с поддержкой ИИ — им важно ощущение, что услуги адаптированы под их нужды, а не скопированы по шаблону.
- 53% считают, что ИИ делает здравоохранение более доступным, а почти половина говорит, что это помогает снижать расходы. Для многих эти преимущества — разница между откладыванием лечения и его своевременным получением.
Здесь также важны поколенческие различия: 8 из 10 людей в возрасте 18–34 лет комфортно воспринимают ИИ в здравоохранении, а среди людей старше 55 лет — менее 6 из 10. Вывод простой: целое поколение ожидает технологий в медицинской помощи, и если провайдеры не готовы к этому, пациенты найдут того, кто готов.
Доверие остаётся ключевым фактором:
- Большинство — 60% американцев — признают, что им было бы некомфортно, если бы провайдер слишком сильно полагался на ИИ. Но нюанс важен: пациенты не против технологии, они не хотят, чтобы она заменяла человеческую составляющую ухода. Когда ИИ используется как помощник, восприятие меняется.
- Почти две трети (64%) пациентов готовы общаться с виртуальной медсестрой для базовых вопросов или мониторинга состояния.
- Почти 70% открыты к приложениям, носимым устройствам или ИИ-ассистентам для симптомов. Людям удобно использовать умные инструменты — при условии, что реальный врач остаётся частью процесса.
И стоит признать: пациенты не ждут, пока система здравоохранения догонит. Примерно 37% уже используют генеративный ИИ для здоровья и благополучия, от проверки симптомов до изучения заболеваний. Каждый пятый делает это специально, чтобы лучше понимать своё состояние. Спрос есть, готовы ли провайдеры или нет. Настоящая опасность для провайдеров — не слишком быстрое внедрение ИИ, а отставание, пока пациенты движутся вперёд.
Внедрение ИИ в коммуникациях и взаимодействии в сфере здравоохранения
Искусственный интеллект уже выходит далеко за пределы диагностики и анализа данных — он проникает в повседневные коммуникации, которые удерживают медицину в рабочем состоянии. От того, как врачи отвечают на вопросы пациентов в портале, до того, как медсёстры передают дела при смене — ИИ начинает формировать саму коммуникацию. А учитывая, что неправильная коммуникация — одна из главных причин медицинских ошибок, это изменение имеет огромное значение.
Как ИИ внедряется в медицинские коммуникации
Цифры показывают, насколько быстро происходят изменения. В 2024 году Американская медицинская ассоциация сообщила, что 66% врачей в США уже использовали ИИ, по сравнению с 38% годом ранее. Каждый пятый применял его для самой непривлекательной, но самой трудоёмкой части работы: документирования — ведение карт, заметок, кодирование. Это не просто канцелярия — от этого напрямую зависит, насколько точно информация передаётся между специалистами.
К 2025 году, согласно Medical Group Management Association, 71% клиник использовали ИИ хотя бы на части приёмов пациентов. Большинство ещё не полностью автоматизировали процессы — почти половина применяла ИИ в до 25% случаев. Это может звучать скромно, но на практике означает тысячи сообщений, записей и обновлений, которые ежедневно фильтруются или формируются алгоритмами.
В мировом масштабе темпы ещё выше. В отчёте Elsevier “Clinician of the Future 2025” говорится, что 48% клиницистов по всему миру использовали ИИ в своей работе, почти вдвое больше, чем 26% в 2024 году. Такой скачок всего за год показывает, насколько стремительно ИИ становится частью коммуникационной цепочки в медицине.
Как ИИ помогает в коммуникации между пациентом и клиницистом
Именно в общении с пациентами чаще всего возникают сбои. Приёмы короткие, порталы переполнены сообщениями, а у врачей физически не хватает времени. ИИ начинает закрывать эти пробелы.
- Пациентские порталы: В UC San Diego исследование 2024 года показало, что ответы, сгенерированные ИИ, пациенты оценивали как более эмпатичные и качественные, чем многие сообщения, написанные врачами. Доктора признали, что это уменьшало умственную нагрузку, даже если они всё равно редактировали черновики. Иными словами, ИИ не заменяет голос врача — он даёт ему фору.
- Чатботы и ассистенты: Около 10% врачей, использующих ИИ, полагаются на чатботов, которые помогают с триажем, часто задаваемыми вопросами или базовыми советами по уходу. Пациенты ценят быстрые ответы, но доверие растёт, когда технология честна и позволяет легко связаться с человеком.
- Перевод и языковая поддержка: Примерно 14% врачей используют ИИ-переводчики, чтобы общаться с пациентами, которые не говорят на одном языке. В городских больницах с многоязычным населением это не просто удобство — это вопрос безопасности.
Внедрение ИИ в коммуникацию и взаимодействие в здравоохранении
Искусственный интеллект теперь не только про диагностику или обработку данных — он постепенно входит в повседневное взаимодействие, которое обеспечивает работу здравоохранения. От того, как врачи отвечают на вопросы пациентов в портале, до того, как медсёстры передают дела при смене — ИИ начинает формировать саму коммуникацию. А в системе, где неправильная коммуникация является одной из главных причин медицинских ошибок, это имеет значение.
Как внедрялся ИИ в медицинские коммуникации
Статистика показывает, насколько быстро происходят изменения. В 2024 году Американская медицинская ассоциация сообщила, что 66% врачей США уже использовали ИИ, по сравнению с 38% годом ранее. Каждый пятый применял его к самой непривлекательной, но времязатратной части работы: документации — записям в карточках, заметкам по визитам, кодам для выставления счетов. Это не просто канцелярская работа — она напрямую влияет на точность передачи информации между специалистами.
К 2025 году Medical Group Management Association выяснила, что 71% клиник использовали ИИ хотя бы в части приёмов пациентов. Полной автоматизации ещё не было — почти половина использовала ИИ в четверти случаев. Звучит немного, но на практике это тысячи сообщений, заметок и обновлений, ежедневно отфильтрованных или составленных алгоритмами.
Мировые показатели растут ещё быстрее. В отчёте Elsevier «Clinician of the Future 2025» отмечено, что 48% клиницистов по всему миру использовали ИИ в своей работе, почти вдвое больше, чем 26% в 2024 году. Такой рост за 12 месяцев показывает, как быстро технология становится частью цепочки коммуникаций в медицине.
Как ИИ помогает в общении между пациентом и врачом
Коммуникация с пациентами — часто та сфера, где возникают сбои. Приёмы короткие, порталы переполнены сообщениями, у врачей просто не хватает времени. ИИ начинает закрывать эти пробелы.
- Пациентские порталы: В UC San Diego исследование 2024 года показало, что ответы, составленные ИИ на сообщения пациентов, оценивались как более эмпатичные и качественные, чем многие ответы врачей. Врачи ценили снижение умственной усталости, хотя всё равно редактировали большинство черновиков перед отправкой. Иными словами, ИИ не заменяет голос врача — он даёт преимущество с самого начала.
- Чатботы и ассистенты: Около 10% врачей, использующих ИИ, полагаются на чатботов для пациентов для первичного отбора, часто задаваемых вопросов или базовых рекомендаций по уходу. Пациенты ценят быстрые ответы, но требуют честности и возможности обратиться к человеку, если бот не справляется. Доверие растёт при прозрачности технологии.
- Поддержка перевода: Около 14% врачей используют ИИ для перевода, чтобы общаться с пациентами, говорящими на другом языке. В городских больницах с многонациональными пациентами это не роскошь — это часто разница между путаницей и безопасным уходом.
Влияние ИИ на межпрофессиональное сотрудничество
Внутри больницы ИИ тихо решает ещё одну незаметную проблему: перегрузку сотрудников информацией. Клиницисты тратят большую часть дня на чтение заметок, изучение электронных медицинских карт (EHR) и попытки не пропустить важные обновления.
- Суммирование в EHR: С внедрением ИИ-помощников в Epic и Oracle Cerner врачи теперь получают быстрые, структурированные сводки по заметкам о ходе лечения и передаче дел, вместо того чтобы просеивать страницы текста. Это не только экономит время, но и снижает ошибки, возникающие из-за «потерянной» информации.
- ИИ-помощники на практике: Инструменты вроде Nuance DAX Copilot и Nabla Copilot формируют структурированные сводки консультаций в реальном времени. Специалистам больше не нужно полагаться на поспешные записи коллег — система фиксирует суть визита и оформляет её понятно и структурировано.
- Сводки командных встреч: В некоторых больницах тестируют автоматические ИИ-сводки по результатам многопрофильных совещаний. Вместо того чтобы каждый делал свои заметки, система формирует согласованный список действий. Это сокращает повторения и позволяет командам работать быстрее.
Инсайты о рисках кибербезопасности в здравоохранении и роли ИИ в защите данных
ИИ одновременно является щитом и источником уязвимости в сфере безопасности данных. Внедрение ИИ в здравоохранении активно, но осторожность остаётся высокой:
- Использование: Согласно отчёту AMA, 66% врачей США сообщили о применении ИИ в 2024 году.
- Опасения: Более 60% сотрудников здравоохранения беспокоятся о прозрачности, безопасности и доверии.
- Точка зрения руководства: 72% топ-менеджеров здравоохранения считают защиту данных главным риском при внедрении ИИ.
- Реальность киберугроз: 92% медицинских организаций сталкивались с кибератакой за последний год, а средняя стоимость утечки данных в здравоохранении теперь превышает $9,77 млн.
- Незнание юридических нюансов: Почти 58,5% клиницистов признают, что не полностью понимают юридические обязательства, связанные с ИИ и защищённой медицинской информацией (PHI).
ИИ всё чаще интегрируется в процессы соответствия требованиям. Опросы HIMSS по кибербезопасности показывают, что многие больницы используют ИИ для мониторинга логов, обнаружения аномалий и систем предотвращения потери данных (DLP), чтобы соответствовать требованиям HIPAA. Хотя мало публичных отчётов указывает, какой процент нарушений был предотвращён с помощью ИИ, отраслевые данные показывают, что ML-системы ускоряют обнаружение угроз и сокращают время реагирования.
Реальные примеры утечек данных с участием ИИ
Риски реальны. В 2024 году 81,2% крупных зарегистрированных нарушений в здравоохранении произошли из-за взломов и ИТ-инцидентов, затронув в среднем 439 796 записей. Некоторые резонансные случаи показывают, как ИИ взаимодействует с безопасностью PHI:
- Star Health, Индия: хакеры использовали чатботов Telegram для распространения миллионов медицинских записей, демонстрируя, как боты могут усиливать масштаб утечки.
- Serviceaide / Catholic Health, США: неправильно настроенная база данных Elasticsearch раскрыла почти 483 000 записей пациентов, показывая, что даже поставщики ИИ могут стать слабым звеном.
- Некорректное использование генеративного ИИ: по отчёту Netskope Threat Labs Healthcare 2025, чувствительная информация о пациентах — включая PHI — часто загружается в публичные ИИ-инструменты, не соответствующие HIPAA, подвергая риску пациентов и клиницистов.
Эти инциденты подчёркивают, что риски, связанные с ИИ, часто скрыты в официальных категориях нарушений (неправильные настройки, ошибки сотрудников, недостатки поставщиков), хотя технологии и рабочие процессы ИИ играют ключевую роль.
Двуличный эффект ИИ в коммуникациях здравоохранения
ИИ создаёт риски, но также обеспечивает мощную защиту.
Риски, создаваемые ИИ:
- Дополнительные точки обмена PHI через сторонние LLM и облачные сервисы.
- Неправильные настройки у поставщиков и партнёров.
- Человеческое неправильное использование — от случайных загрузок до неполной деидентификации.
Защита, обеспечиваемая ИИ:
- Обнаружение аномалий: ML-системы SIEM/UEBA фиксируют необычный доступ к EHR, например массовый экспорт данных или подозрительные места входа, сокращая время обнаружения угроз.
- Деидентификация на практике: ведущие больницы США используют ИИ для маскировки PHI перед клиническими исследованиями, позволяя соблюсти требования конфиденциальности и сохранить аналитическую ценность.
- Предотвращение потери данных (DLP): классификаторы ИИ маркируют PHI и автоматически блокируют её передачу в неавторизованные приложения, включая публичные генеративные ИИ-инструменты.
- Автоматизация согласий и доступа: ИИ отслеживает согласия пациентов и предотвращает передачу PHI в неутверждённые сервисы, снижая административную нагрузку.
Регуляторное внимание и соответствие HIPAA
ИИ в здравоохранении находится под пристальным вниманием регуляторов. Государственные агентства США и FTC начали проверки ИИ-чатботов, особенно в сфере психического здоровья, ссылаясь на риски дезинформации и неправильной обработки данных. Не все модели ИИ безопасны для PHI; использование публичных LLM вроде ChatGPT без подписанного Business Associate Agreement (BAA) может привести к серьёзным нарушениям HIPAA.
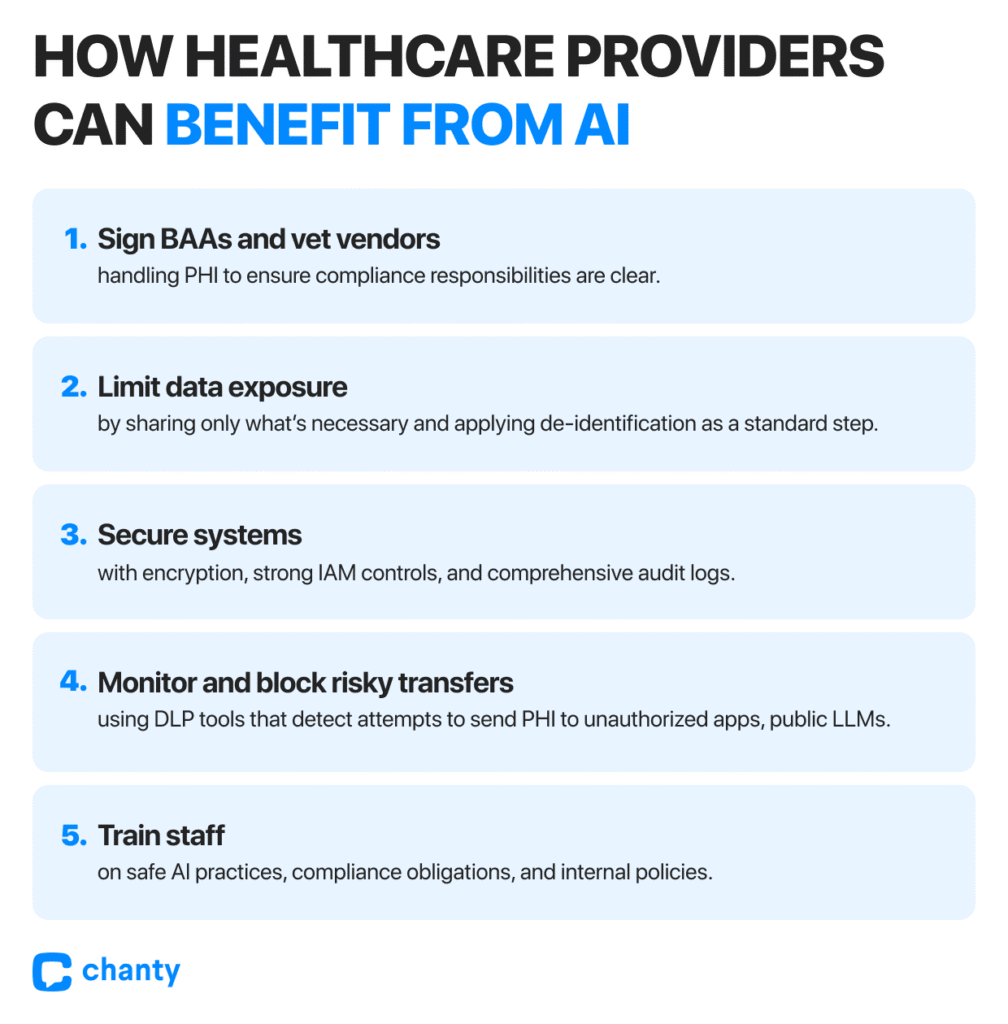
Для организаций соответствие HIPAA в эпоху ИИ строится на трёх столпах:
- Договорной: заключение BAA с каждым поставщиком ИИ, работающим с PHI.
- Технический: шифрование, журналы аудита, контроль доступа по ролям и автоматические средства защиты.
- Поведенческий: обучение сотрудников, чтобы они не загружали PHI в публичные инструменты, соблюдение внутренних правил и мониторинг использования.
Регуляторы также подчеркивают важность объяснимости (XAI). Если рекомендации, основанные на ИИ, особенно в психиатрии, нельзя объяснить, это может вызывать не только вопросы конфиденциальности, но и этические и юридические проблемы.
ИИ развивается стремительно: уже две трети врачей используют инструменты ИИ, но уровень обеспокоенности остаётся высоким, при этом руководители называют защиту конфиденциальности главным риском. В официальных отчётах о нарушениях зафиксировано 133 миллиона скомпрометированных записей пациентов в 2023 году, а в 2024 году инциденты, вызванные взломами, составили более 80% крупных утечек. Многие факторы, связанные с ИИ, были скрыты под общими категориями вроде «неправильная настройка» или «ошибка поставщика», хотя именно рабочие процессы ИИ играли ключевую роль.
Путь вперёд ясен: медицинские организации, которые рассматривают безопасность ИИ как параллельный процесс внедрения — внедряя меры защиты, соблюдение норм и обучение сотрудников с самого начала — смогут не только защитить PHI, но и сохранить доверие пациентов, извлекая при этом пользу ИИ в эффективности и качестве ухода.
Будущее ИИ в здравоохранении: доступ, инновации и сохранение человеческого подхода
ИИ в здравоохранении уже не фантастическая идея — он становится частью повседневной реальности для пациентов и врачей. Сегодня миллионы людей используют ИИ, чтобы получить предварительные рекомендации, проверить симптомы или даже исследовать возможные диагнозы до визита к врачу. Это особенно важно для тех, кто сталкивается с долгим ожиданием приёма или живёт далеко от медицинских учреждений.
С точки зрения клиницистов, ИИ постепенно становится надёжным партнёром в принятии решений. Модели вроде AMIE, обученные на клинических данных, могут генерировать дифференциальные диагнозы (DDx) для сотен сложных медицинских случаев. Встраиваемый в интерактивные интерфейсы, AMIE помогает врачам исследовать несколько вариантов, быстрее структурировать информацию и повышать эффективность диагностики. Хотя некоторые представляют себе будущее, в котором ИИ сможет работать полностью автономно, на сегодняшний день эти системы — инструменты для улучшения человеческого суждения, а не его замены. Они демонстрируют огромный потенциал для снижения ошибок, улучшения исходов пациентов и экономии времени — но ответственность и контроль остаются обязательными.
ИИ также меняет коммуникацию и вовлечённость пациентов. Благодаря суммированию данных EHR, составлению сообщений и поддержке перевода, ИИ снижает административную нагрузку на врачей, позволяя им проводить больше времени с пациентами. Персонализированные инструменты ИИ — такие как трекеры симптомов, ИИ-помощники в плане лечения или чатботы — дают пациентам больше контроля и информации, делая уход более отзывчивым и связным. При этом требуется осторожность: ИИ может быть чрезмерно согласительным или вежливым, а постоянное взаимодействие с ИИ в контексте психического здоровья может даже усугубить состояние пациента. Согласно недавнему исследованию Стэнфорда, некоторые чатботы непреднамеренно укрепляют стигму или стимулируют небезопасное поведение. Это подчёркивает, что ИИ дополняет, а не заменяет обученных специалистов, особенно в сфере психического здоровья.
Смотрим вперёд: ИИ в здравоохранении будет только расширяться. Скорее всего, мы увидим более глубокую интеграцию в клинические процессы, больше предиктивной аналитики для профилактического ухода, ИИ-триаж, снижающий загруженность отделений неотложной помощи, и всё более продвинутую поддержку диагностики. Но с этим ростом сохраняются риски: конфиденциальность, соблюдение норм и возможные утечки данных требуют тщательного контроля. Реальные инциденты — от неправильно настроенного облачного хранилища до загрузки PHI сотрудниками в генеративные ИИ-сервисы — напоминают, что инновации несут ответственность.
В конечном счёте, главный потенциал ИИ заключается в том, чтобы сделать здравоохранение более доступным, эффективным и ориентированным на пациента. Он может достигать людей, которые ранее сталкивались с трудностями в получении своевременной помощи, помогать врачам работать эффективнее и вовлекать пациентов в заботу о своём здоровье. Но как бы ни развивался ИИ, лучшие результаты по-прежнему зависят от реального человеческого опыта. ИИ — мощный партнёр в здравоохранении, способный трансформировать диагностику, коммуникацию и управление здоровьем, но он не заменяет живых профессионалов, понимающих пациентов, контекст и нюансы.








